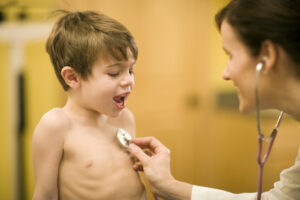Mika Fluit (8) en Natascha Odekerken (43) werden onlangs verrast met goed nieuws. Zij deden mee aan de winactie in een eerdere editie van dit magazine en zijn de gelukkigen die een Vital Beat-protectieshirt hebben gewonnen. Reden genoeg voor een interview: waarom deden ze mee en hoe bevalt het shirt?
Veel dragers van pacemakers, ICD’s en S-ICD’s worstelen ermee: hoe ga je om met een medisch device in je lijf? Wat kun je allemaal wél en bij welke activiteiten is het verstandig om wat voorzichtiger te doen? Bij Vital Beat wordt ingesprongen op die behoefte aan antwoorden, zekerheid en geruststelling. Het bedrijf richt zich volledig op de ontwikkeling van beschermshirts voor mensen met een pacemaker, ICD of S-ICD. Deze shirts hebben een op maat gemaakt ‘shield’, oftewel een beschermpad dat in het shirt wordt geschoven op de plek waar het medisch device bij de drager zit. Het shield is gemaakt van het schokabsorberende materiaal D3O. Dit materiaal wordt ook gebruikt bij de ontwikkeling van motorpakken, beschermingsmateriaal voor stuntmannen en helmen voor militairen. Het shield in de protectieshirts van Vital Beat beschermt tegen druk, van bijvoorbeeld een autogordel, en tegen harde klappen tijdens bijvoorbeeld het beoefenen van sport.
Ziekte van Kawasaki
De 8-jarige Mika Fluit is een van de gelukkigen die onlangs een op maat gemaakt beschermshirt van Vital Beat in ontvangst mocht nemen. Mika heeft sinds zijn derde een pacemaker, maar om nou te zeggen dat je daar iets van merkt? Nee, Mika is een jongetje als ieder ander dat vrolijk de wereld verkent en het liefst een lekker potje voetbalt en buitenspeelt. Met de juiste bescherming kan dat gelukkig. Toen Mika (8) geboren werd, was er niets aan de hand. Hij was een gezonde baby en de echo’s voorafgaand aan de zwangerschap toonden niets dat ook maar enige aanleiding kon geven tot zorgen. Toch bleek het drie maanden later mis. Mika kreeg hoge koorts en had plotseling rode uitslag over zijn hele lijf. “In het ziekenhuis konden veel ziekten zoals de mazelen uitgesloten worden”, vertelt zijn moeder Annemieke Fluit. “Uiteindelijk kwamen de artsen daardoor uit bij de ziekte van Kawasaki. Dat is een zeldzame ziekte die voornamelijk voorkomt bij jonge kinderen, en die ontstekingen van de bloedvaten veroorzaakt. Bij Mika waren de slagaderen rondom het hart ontstoken.”
AV-blok
Mika kon het ziekenhuis na een tijdje verlaten, maar hield wel een tweedegraads AV-blok over aan de ontstekingen in zijn lijf. Een AV-blok veroorzaakt een storing in de elektrische functie rondom het hart, waardoor het hartritme wordt vertraagd. Omdat Mika destijds nog geen jaar oud was, mocht hij hiermee een jaar wegblijven uit het ziekenhuis. Het hart van een baby hoeft zich nog niet zodanig in te spannen, dat hartritmestoornissen voor serieuze problemen konden zorgen. Fluit: “Maar toen we na dat jaar terugkwamen, bleek het AV-blok verergerd. We kregen te horen dat een pacemaker in de toekomst onvermijdelijk zou zijn.”
Voetballen
Sinds zijn derde heeft Mika een pacemaker in de buikholte, onder het borstbeen. Hoewel het voor zo’n jong kind een heftige ingreep is, stond zijn moeder te kijken van zijn veerkrachtigheid. “Na 3 dagen sprong hij alweer van zijn bed af, terwijl ik dacht: ‘Doe nou voorzichtig!’. Het zegt veel over hoe snel kinderen weer hun ding willen doen, en hoe flexibel ze zijn.” Inmiddels leeft Mika zijn leven zoals ieder ander, vervolgt Fluit: “Het is een heerlijk joch. Hij zit op voetballen en speelt lekker buiten. Als hij sport of speelt, heeft hij altijd bescherming nodig. Met name de draden van de pacemaker, die op het borstbeen liggen, zijn kwetsbaar. Met de juiste bescherming mag hij weliswaar niet kickboksen, maar met voetbal kan hij gewoon keepen of tegen een ander aan botsen zonder dat er dan iets aan de hand is. Tot op heden gebruikten we een beschermvestje dat in gebruik niet heel praktisch was. Daarom was mijn moeder direct enthousiast toen ze de Vital Beat-winactie in HPNLmagazine voorbij zag komen. ‘Laten we het gewoon proberen voor onze kleinzoon’, dacht ze. En ze won! Via Zoom hebben we samen met Vital Beat de juiste maten doorgenomen en een week later kregen we het shirt al binnen. Inmiddels heeft hij zijn eerste voetbalwedstrijd van 2022 gespeeld met het beschermshirt, en nog met 6-3 gewonnen ook!”
Geen pijn
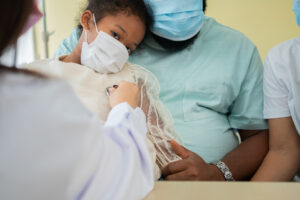
Natascha Odekerken-de Vrede is net zo blij met haar gewonnen protectieshirt, maar dan om een heel andere reden. “Ik kan weer knuffelen met de kinderen zonder dat dat pijn doet! Op de een of andere manier gaan ze altijd links liggen, net alsof ze aanvoelen dat daar mijn hart zit. Omdat mijn ICD daar zit, was dat altijd pijnlijk. Het Vital Beat-shirt is daarom echt een openbaring voor me. Ik voel me nu echt beschermd tijdens het knuffelen en het voelt veel prettiger aan. De druk wordt gelijkmatiger verdeeld en ik heb veel minder last.”

Geluk
Odekerken kreeg een zwaar hartinfarct toen ze nog maar 18 jaar oud was, veroorzaakt door een bloedstollingsziekte waarvan ze toen nog geen weet had. Haar hart functioneerde daarna nog maar voor minder dan vijftig procent. School en werk zat er voor haar niet meer in. “Maar door mijn leven zo ‘normaal’ mogelijk te leiden, leefde ik zo goed als ik kon met mijn beperkingen. Het was zwaar en ik heb veel last gehad van bijwerkingen en beperkingen, maar ik ben een doorzetter.” Odekerken heeft sinds zo’n vier jaar een ICD omdat haar hartritmestoornissen in de loop der jaren verergerden. Haar hartfunctie ligt inmiddels op 34%. “Op het moment dat ik te horen kreeg dat ik een ICD moest hebben, vond ik dat heel heftig. Ik werd toch even met mijn neus op de feiten gedrukt: het was een bevestiging van achteruitgang. Gelukkig is hij nog steeds niet afgegaan, maar prettig is anders.” Door haar verminderde hartfunctie heeft Odekerken nooit kinderen kunnen krijgen, maar zij en haar partner zijn wel pleegouders van twee prachtige kinderen van 12 en 8. “Daar haal ik heel veel geluk uit. Knuffelen met hen is dus ook het fijnste wat er is, maar het was lastig dat ik mijn ICD daarbij altijd voelde. Ik had nog nooit van protectieshirts gehoord, dus toen ik hierover in het magazine las was ik blij verrast! Mijn ICD is best groot: hij heeft de grootte van een hand en hij steekt uit, dus ik heb er eigenlijk altijd last van. Daarom is dit shirt zo’n uitkomst. Het verbaast me dat ik hier nog nooit iets over gezien of gehoord heb. Ik vind dat dit beschermmiddel meer bekendheid zou moeten krijgen en zal mijn ervaringen ook zeker delen met mijn omgeving.”
Donateurs van HPNL ontvangen 15% korting bij aankoop van een protectieshirt van Vital Beat. Donateur? Neem dan contact met ons op voor de kortingscode.
Tekst: Yara Hooglugt
Beeld: Mika Fluit & Natascha Odekerken
Dit artikel verscheen eerder in het HPNLmagazine.